这种疾病发病率可高达40%,严重时需要透析!
说说糖尿病的并发症
说起糖尿病引发的并发症,它涉及机体内的各大系统,其中较为常见的有视网膜病变、心血管疾病、神经损伤或神经病变、消化道疾病、皮肤疾病等。

在所有的糖尿病并发症中,糖尿病肾病(DKD)是最严重的一类,也是导致糖尿病患者死亡的重要原因。其在糖尿病患者中的发病率为20-40%。早就听说糖尿病可引起肾病,但万万没想到,疾病所引发的糖尿病肾病竟恐怖如斯。 面对糖尿病肾病如此高的发病率,应该如何预防与应对? 不妨让我们一同“说糖道肾”,来说说糖尿病与肾病的那些事儿。什么是糖尿病肾病?糖尿病和肾病又有何联系?糖尿病肾病(DKD)是指由糖尿病引起的慢性肾脏病,主要表现为持续3个月以上的尿白蛋白/肌酐比值(UACR)≥30mg/g和(或)估算的肾小球滤过率(eGFR)<60ml/(min·1.73m2)。
哪些症状提示我们可能患有糖尿病肾病
1. 水肿
水肿是糖尿病肾病患者的主要表现形式之一,早期糖尿病肾病患者一般不会出现水肿情况,少数患者在血浆蛋白降低后,会出现轻度水肿。当24小时尿蛋白超过3克时,水肿情况就会出现。
2. 蛋白尿
蛋白尿是糖尿病肾病的早期表现,初期表现为微量蛋白尿,期间蛋白尿呈间歇性,逐渐发展为持续性,可预测糖尿病肾病的发展。
3. 高血压
几乎任何糖尿病肾病均伴有高血压,血压控制情况与糖尿病肾病发展密切相关,高血压可加重肾病,两者可以相互影响。
4.贫血
当糖尿病肾病发展到肾功能不全时会引起肾脏分泌促红细胞生成素减少,患者便会出现贫血情况。
5.夜尿增多
糖尿病肾病早期会出现夜尿增多现象,原因是因为肾脏内的最小单位肾小球的入球小动脉扩张,而肾小球出球小动脉因为硬化相对狭窄,导致肾血流灌注压加大,尤其是晚上平躺时,肾血流量会增加,身体内大量多余的水分从肾小球排出,超过肾小管重吸收能力,从而出现了夜尿多的表现。
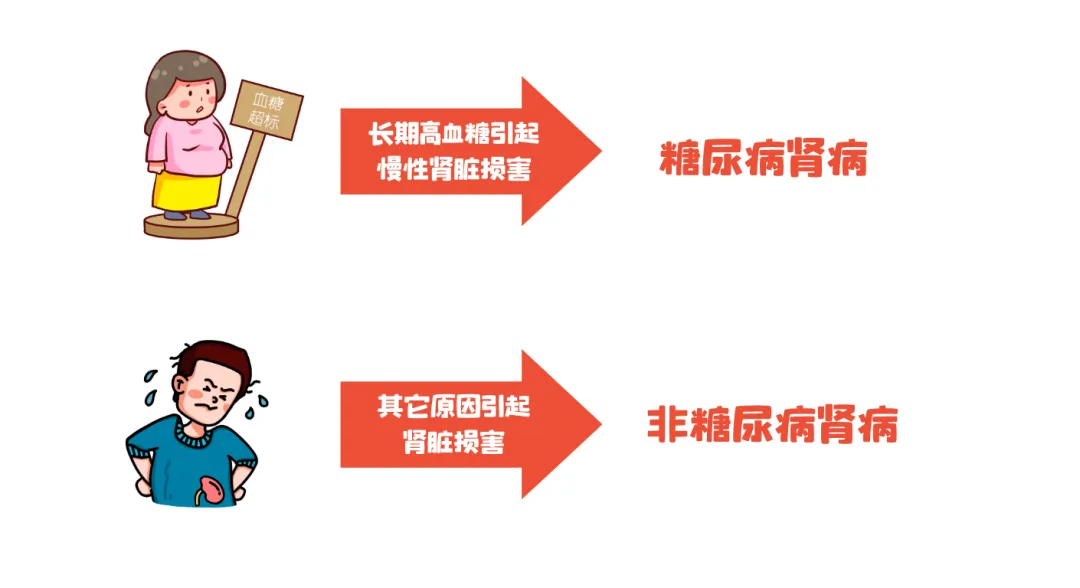
糖尿病人出现肾脏损害,一定是“糖尿病肾病”吗?还真不一定。
因为导致肾脏损害的原因很多,如免疫因素、高血糖、高血压、高尿酸、药物毒性作用等等。 因此其它原因引起的肾脏损害(如慢性肾小球肾炎、高血压、高尿酸、系统性红斑狼疮、药物性肾损害等)统称为“非糖尿病肾病”。
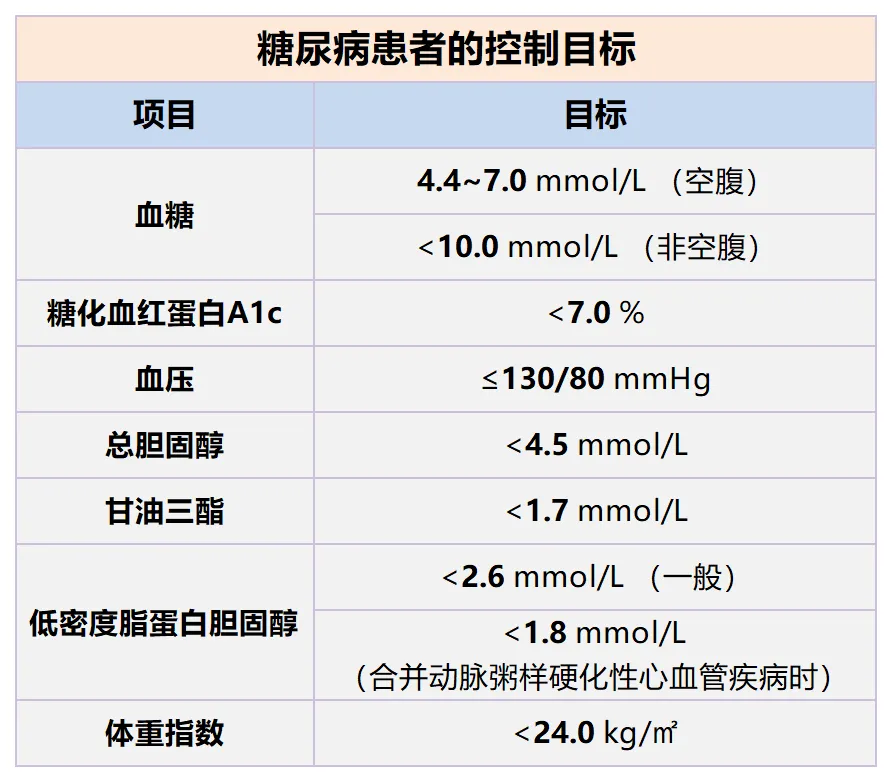
远离糖尿病肾病,需要注意控制哪些指标?
糖尿病肾病的危险因素包括不良生活习惯、年龄、病程、血糖、血压、肥胖(尤其是腹型肥胖)、血脂、尿酸、环境污染物等。 多项研究表明,通过危险因素干预可预防糖尿病肾病的发生,对于已确诊的患者,更应强调危险因素的干预,从而延缓糖尿病肾病的进展。 请各位糖友对照下列表格,检查一下自己的数据,发生糖尿病肾病应该如何治疗?
第一步治疗并控制糖尿病以及治疗高血压。这包括饮食、生活方式的改变、运动和处方药物治疗。 若进入终末期肾衰竭者,可行肾脏替代治疗及肾移植等,一般内生肌酐清除率降至10~15ml/min或伴有明显胃肠道症状、高血压和心力衰竭不易控制者,即可进入维持性透析治疗。
综上所述,“糖尿病肾病”是一个进行性发展的疾病,早期是一个关键的“窗口期”,应及早干预,如果等到已出现乏力、浮肿、贫血、尿少等临床症状时,往往回天乏术,最终难逃“尿毒症”的结局。因此,规范的筛查、诊断和治疗对于延缓糖尿病肾病的进展、提高糖友的生存质量具有重要意义。
液透析中心
肾内科(血液透析中心)成立于2002年,现有医护人员25人,其中医生6名,护士19人;其中副主任医师2人,主治医师3人,医师1人,硕士研究生3人。科室是四川省首批血液净化技术准入的科室。拥有47台单泵及双泵各型血液净化设备,1台连续性血液净化机。科室以重症肾脏病诊疗和慢性肾脏病进展防治为主线,在各种原发性及继发性肾病、急慢性肾衰等诊疗中积累了丰富的临床经验,取得了良好的成绩。开展动静脉内瘘成形术和颈内及股内静脉临时置管术及带涤纶套的半永久导管穿刺置管术、DSA下的血管成型术等技术。
科室宗旨:以病人为中心。
扫一扫 手机端浏览
